Inspection du cabinet dentaire : comment s’y préparer
Page d’aide aux chirurgiens-dentistes en cas d’inspection du cabinetVous avez été contacté(e) par les services d’inspection de l’Agence Régionale de Santé et votre cabinet va prochainement faire l’objet d’un contrôle.
Pas de panique !
Vous trouverez sur cette page les réponses aux questions que vous vous posez probablement ainsi que les bons réflexes à adopter, les pièges à éviter, et même les points sur lesquels il est facile de progresser.
Sommaire :
- Pourquoi moi ?
- Qu’est-ce que je risque ?
- Qui va m’inspecter ? En quelle qualité ?
- Sur quoi vais-je être évalué(e) ?
- Sur quels critères vais-je être évalué(e) ?
- Que dois-je corriger en priorité ?
- Quelques points faciles
- Pièges à éviter
- Conseils divers pour le jour J
« Pourquoi moi ? »
Les facteurs susceptibles de vous placer en ligne de mire sont les suivants (triés par ordre croissant de risque) :
- Jeune praticien récemment installé.
- Praticien proche de la retraite.
- Cabinet nouvellement créé.
- Forte activité de chirurgie/implantologie.
- Plaintes et signalements de patients, de confrères/consœurs, du Conseil de l’Ordre, etc.
Pour ce dernier point, la gravité des fautes décrites et la fréquence des plaintes entrent en ligne de compte.


« Qu’est-ce que je risque ? »
L’issue la plus fréquente d’une inspection, et aussi la plus indolore, est la simple remise d’un rapport à votre attention listant les points à améliorer au cabinet.
Les choses peuvent toutefois se corser si l’inspecteur détecte de trop nombreux écarts aux bonnes pratiques (voir plus bas sur cette page). Sans suspendre votre exercice, vous pourrez éventuellement être sujet à une mise en demeure de corriger les points les plus urgents. Cette injonction pourra être assortie d’une contre-visite quelques semaines plus tard.
Dans de rares cas, critiques, montrant de multiples non-conformités sur des points très sérieux, la suspension temporaire d’activité pourra être envisagée, avec obligation de corriger les écarts dans un délai imparti.
Les fermetures immédiates et/ou définitives de cabinets sont très rares, et ne concernent que des cas très isolés de profondes négligences exposant le patient à un danger immédiat et flagrant.

« Qui va m’inspecter ? En quelle qualité ? »
L’inspection de votre cabinet va être réalisée par un(e) Pharmacien(ne) Inspecteur(trice) de Santé Publique (PHISP).
Titulaires d’un diplôme d’études spécialisées de sciences pharmaceutiques ou de biologie médicale, et formés à l’Ecole des Hautes Etudes de Santé Publique (EHESP), les PHISP « participent à la conception de la politique de santé publique et sont chargés, sous l’autorité du ministre chargé de la santé, de la mise en œuvre, de l’exécution et du contrôle de cette politique dans le domaine de leur compétence » (source : site du ministère).
Généralement affectés aux ARS et aux ministères (pas forcément uniquement celui de la santé), les PHISP ont souvent plusieurs missions : prévention et promotion de la santé, enseignement, recherche et études en santé publique, veille sanitaire, analyse des produits de santé…
Parmi leurs compétences se trouve celle d’évaluation des activités de soins, dont la chirurgie dentaire fait partie.
A noter que les Médecins Inspecteurs de Santé Publique (MISP) font aussi partie du corps de contrôles (art. L 1421-1 du code de la santé publique).

« Sur quoi vais-je être évalué ? »
Le référentiel qu’utilisera l’inspecteur est la « Grille Technique d’Evaluation pour la Prévention des Infections Associées aux Soins ». Cette grille comporte :
- 19 recommandations essentielles à la sécurité des soins ;
- 56 autres recommandations qui, si elles ne sont pas essentielles, demeurent néanmoins d’importance majeure.
Ces recommandations prennent la forme de questions, classées par thématiques :
- Formation, hygiène et protection du personnel
- Locaux
- Asepsie, antisepsie, actes dentaires
- Utilisation des dispositifs médicaux
- Traitement des dispositifs médicaux
- Traitement des matériaux d’empreinte et des prothèses
- Gestions des déchets
- Vigilances
Vous pouvez commander ce guide gratuitement auprès de l’URPS, l’acheter auprès de l’ADF, ou le télécharger gratuitement à ce lien.

« Sur quels critères vais-je être évalué(e) ? »
A l’examen du cabinet au regard de la grille technique d’évaluation, l’inspecteur délivre un avis reposant sur :
- le nombre d’écarts majeurs constatés,
- le nombre d’écarts mineurs constatés.
Ensuite, pour chaque écart majeur aux bonnes pratiques, il se pose 3 questions :
- Expose-t-il le patient à un danger immédiat ?
- Peut-il être corrigé facilement ?
- Peut-il être corrigé rapidement ?
Si le cabinet présente des écarts majeurs exposant le patient à un danger immédiat, et que ces écarts ne peuvent pas être corrigés facilement dans des délais raisonnables, le praticien risque une sanction.
Mais s’ils peuvent être corrigés facilement et rapidement, pas forcément.
Outre les écarts majeurs, ne négligez pas non plus l’importance des écarts mineurs : en grand nombre, ils peuvent aussi conduire à une sanction.

Pour votre parfaite information, il existe un autre indicateur que l’inspecteur utilise pour estimer la qualité des pratiques à l’égard du risque infectieux : le taux de conformité. C’est la somme des points pour lesquels votre pratique est en règle rapportée à l’ensemble des points de la grille d’évaluation. Mais il est essentiellement utilisé à des fins statistiques, et nettement moins déterminant du jugement de l’inspecteur.
« Que dois-je corriger en priorité ? »
Dans le référentiel technique des bonnes pratiques professionnelles, 19 items sur 75 doivent être respectés en priorité car ils ont plus de poids que les autres. Ces 19 items sont :
- La friction hydroalcoolique avant et après chaque soin/examen.
- Le port des gants à usage unique, et leur changement entre chaque patient.
- Le port du masque durant les soins pour toute l’équipe soignante. Attention à ce qu’il soit bien normé de type IIR et changé autant que nécessaire.
- Le port des lunettes/visières de protection pour toute l’équipe soignante, pendant les soins, la pré-désinfection et le nettoyage.
- L’affichage de la fiche-outil « Conduite à tenir en cas d’accident d’exposition au sang ».
- En salle de soins : un lavabo de préférence à commande non-manuelle, un distributeur de solution hydroalcoolique et de savon liquide (de préférence avec recharge, et entièrement jetable).
- La présence d’un collecteur OPCT en salle de soins, et d’un autre permettant le transport sans risque des autres déchets.
- La purge des équipements en début de séance et avant la 1ère utilisation de l’unit pendant au moins 5 minutes.
- La purge des équipements après chaque patient pendant 20 à 30 secondes.
- Le nettoyage des surfaces à proximité de l’unit avec un détergent-désinfectant entre chaque patient.
- L’existence d’un local spécifique au traitement des dispositifs médicaux (chaine de stérilisation).
- Le bain de bouche du patient avant tout soin.
- La désinfection de l’opercule de la cartouche d’anesthésie avant utilisation.
- Le respect de l’usage unique des dispositifs médicaux à usage unique.
- L’autoclavage des dispositifs médicaux pouvant être autoclavés (en fonction des marques et des fabricants).
- L’immersion des dispositifs médicaux utilisés en bouche dès la fin de leur utilisation dans un bac de taille suffisante contenant une solution détergente/désinfectante exempte d’aldéhydes.
- Le mode d’emploi du détergent/désinfectant : disponible et connu du personnel. La dilution et le temps de trempage doivent respecter les recommandations du fabricant, de même que la fréquence du renouvellement du bain d’immersion.
- La conformité de l’autoclave à la norme NF EN 13060.
- L’utilisation exclusive du cycle de stérilisation de type B (cycle PRION) à 134°C pendant 18 minutes.
Les services d’inspection de l’ARS ont fixé un objectif régional de taux de conformité à 80% pour ces 19 items. Être en-dessous vous expose à des remontrances.
Quelques points faciles
Sur quoi est-il possible de progresser rapidement ?
Cette section vous présente les astuces pour améliorer substantiellement vos pratiques en changeant simplement, dès demain, de toute petites choses à votre cabinet.

Vaccination
Enquérez-vous de l’état vaccinal de vos employés. Demandez à votre assistante si elle est vaccinée contre l’hépatite B, la diphtérie, le tétanos et la poliomyélite. C’est une obligation du Code de la Santé Publique. Si vous n’êtes pas en conformité à l’égard de ce point, il est peut-être encore temps de corriger la situation.
Documentation
Commandez la « grille technique d’évaluation pour la prévention des infections associées aux soins », ou, si vous ne la recevez pas à temps, imprimez le « guide de prévention des infections liées aux soins en chirurgie dentaire et stomatologie », et rendez-le consultable au cabinet en passant le mot à l’équipe.
Même chose pour l’affichage des fiches-outils « Désinfection des mains avec une solution hydroalcoolique », « Conduite à tenir en cas d’accident d’exposition au sang », etc. Au mieux, consignez-les dans un classeur mural, à la vue du personnel et informez-en l’équipe.

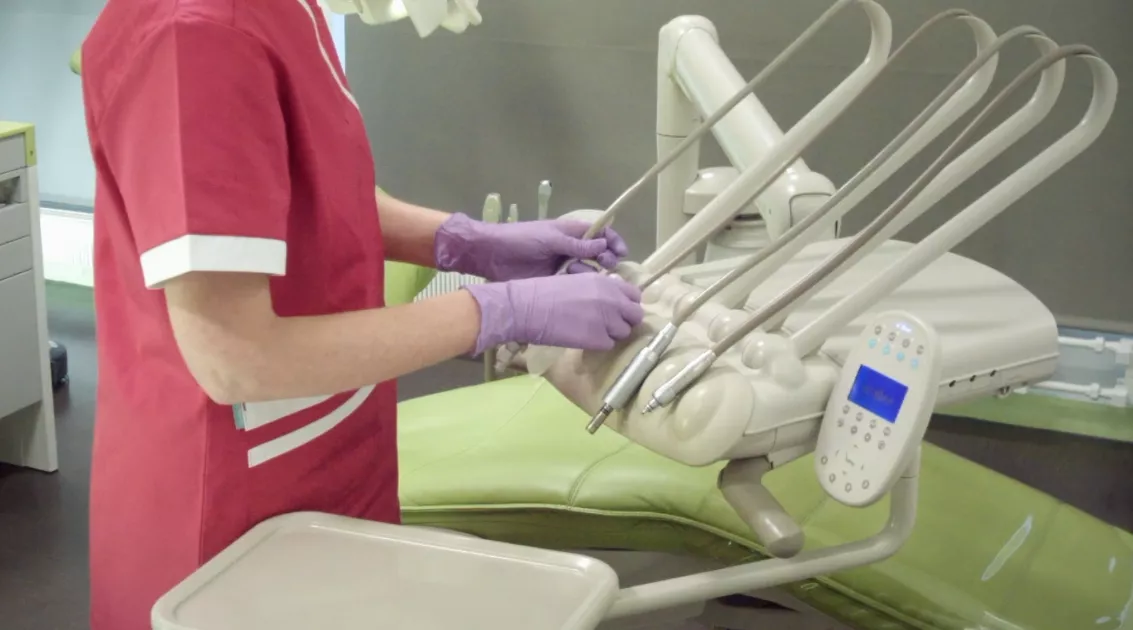
Vêtements de travail
Obligatoirement à manches courtes.
Aussi froid qu’il puisse faire au cabinet, les vêtements de travail sont obligatoirement à manches courtes, et cela vaut aussi pour les vêtements portés sous la blouse/tunique. Si l’équipe a l’habitude de faire entorse au règlement (en portant un t-shirt à manches longues sous la blouse à manches courtes par exemple), il faudrait idéalement qu’elle s’abstienne à partir d’aujourd’hui, car l’inspecteur ne manquera pas d’inscrire l’item en non-conformité à la vue de la moindre manche longue.
Même remarque pour l’alliance, les bijoux, la montre, les bracelets, etc. Laissez-les dorénavant au vestiaire si jamais vous avez l’habitude de commettre l’écart ! Ces accessoires sont interdits car ils entravent l’effet de la friction hydroalcoolique. Pensez aussi à retirer le vernis de vos ongles si vous en portez.
Il va sans dire que cet impératif vaut également pour votre assistante.

Méthode de friction hydroalcoolique
Au moins par acquit de conscience, révisez comment s’effectue, en principe, une friction hydroalcoolique. On ne vous demandera probablement pas une démonstration le jour de l’inspection mais on pourrait toutefois vous demander combien d’étapes elle comporte (7), combien de temps elle dure (30 secondes), etc.
Les instructions sont disponibles à ce lien.
La littérature scientifique montre que les pouces, poignets, et le dos des phalanges sont souvent oubliés, et que la main dominante est souvent moins bien désinfectée.
Les lunettes / visières de protection
Souvent oubliées dans le tiroir, l’impair sur leur port est d’autant plus fréquent que l’équipe porte des lunettes de vue, lesquelles ne comportent pas de protections latérales suffisantes. En principe, leur port est obligatoire :
- pour les actes générant des projections ou aérosols,
- pour la manipulation des dispositifs médicaux en phase de pré-désinfection et de nettoyage.
Si les lunettes de protection dont vous disposez sont incompatibles avec un port par-dessus vos lunettes de vue, optez pour la visière, ou pour un modèle plus adapté.
Normes requises : NF EN 166, NF EN 167 et NF EN 168.
Outre le simple respect d’une obligation, faites-le surtout pour vous. Il existe dans la profession des précédents de kératites herpétiques qui se sont terminées en greffe de cornée.


Le bain de bouche avant tout soin
Cette recommandation est considérée comme essentielle au regard de notre référentiel, pourtant, 50% de la profession passe à côté (source : ARS).
Considérez très sérieusement l’ajout de ce petit instant à votre pratique, surtout si vous avez l’habitude de faire cracher vos patients dans l’entonnoir.
Contrairement à certaines recommandations que d’aucuns peuvent estimer peu déterminantes sur le risque infectieux (par exemple, l’absence de coutures sur le fauteuil), cette disposition en revanche constitue un levier très important sur le nombre d’infections évitées au long terme.
Claviers
Selon plusieurs études réalisées dans le secteur hospitalier, la charge microbienne d’un clavier informatique est souvent supérieure à celle d’une cuvette de toilettes. Tout clavier informatique en salle de soins doit donc être facilement nettoyable (clavier lisse, résistant aux produits de désinfection) ou comporter un film plastique changé très régulièrement.
En l’absence de clavier lisse, faites en sorte que votre clavier soit désormais toujours recouvert d’un film plastique.


Cartouche d’anesthésie
La désinfection de l’opercule de la cartouche d’anesthésie : cette manipulation s’inscrit sur la liste des petits instants supplémentaires que vous ou votre assistante devez concéder si vous souhaitez progresser dans vos pratiques.
Il est important de savoir qu’au sens du référentiel, cette recommandation est considérée comme essentielle, car elle repose sur le postulat que la cartouche est potentiellement contaminée de par son transport ou son stockage.
Certains praticiens optent pour baigner la cartouche entière dans de l’alcool avant de percer l’opercule. L’important est surtout d’associer une action mécanique à l’action chimique, comme avec un coton salivaire.
Recapuchonneur d’aiguilles
Certains d’entre vous en ont déjà un, et il dort dans un tiroir : un recapuchonneur d’aiguilles à une main.
Supprimez complètement le risque de vous piquer et marquez ce point facile en vous servant d’un dispositif tel que les exemples sur la photo ci-contre.
Beaucoup de rapports d’inspection insistent sur ce point.
Mais pensez à ne pas le placer trop loin de vous en salle de soins, pour éviter de promener des aiguilles nues.

Pièges à éviter
Selon leur fréquence et leur gravité
Vous commettez peut-être quotidiennement ces erreurs, parfois sans vous en rendre compte. L’inspecteur ne les manquera pas, lui ! Corrigez-les absolument !
La secrétaire « tout-en-un »
Situation devenue assez rare, nous l’abordons néanmoins en premier en raison de la dangereuse quantité d’écarts aux bonnes pratiques qu’elle entraine.
Un(e) secrétaire ou un(e) réceptionniste n’est pas habilité(e) à la manipulation des dispositifs médicaux souillés. Il faut que ce soit un(e) assistant(e)/aide dentaire qualifié(e), ou le chirurgien-dentiste lui-même.
Donc en cas de secrétaire « tout-en-un », au-delà de la question sur la qualification et la formation du personnel, de très nombreux points portant sur la chaine de stérilisation risquent de sauter automatiquement : port de la tenue et des protections adéquates, respect des temps de trempages des dispositifs médicaux souillés, fréquence du renouvellement du bain d’immersion, règles de dilution du détergent-désinfectant…
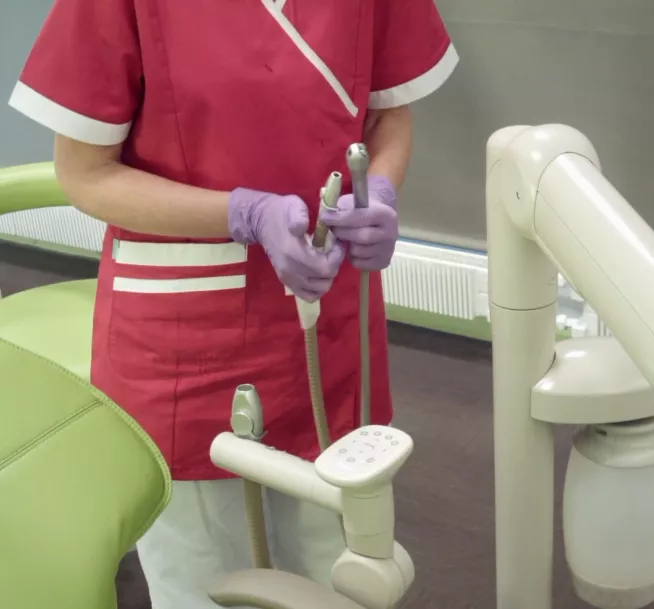
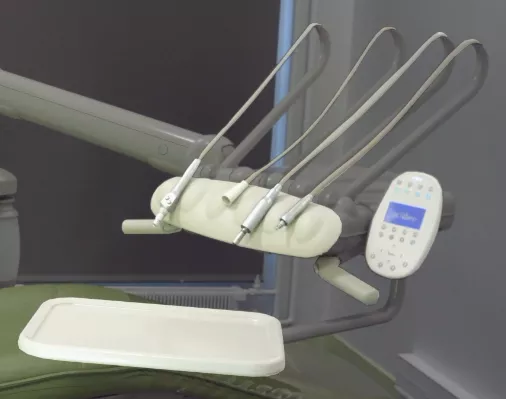
Les PID raccordés à l’unit
Parmi les dispositifs médicaux les plus complexes à traiter au cabinet, les porte-instruments dynamiques sont incontestablement en tête de liste. Il est souvent difficile d’obtenir tous les points sur les questions les concernant car ils doivent en principe être soumis à un traitement interne et externe adéquat – et donc changés – entre chaque patient. Si vous pensez ne pas être en conformité à cet égard, veillez au moins à ce qu’aucun ne soit raccordé à l’unit le jour de l’inspection. Leur présence en dit généralement très long sur le traitement que vous en faites.
Les intrus du nettoyage
Débarrassez-vous de vos éventuels torchons, serviettes, éponges, aspirateurs, etc. Bien qu’il puisse être tentant d’y avoir recours – surtout au dernier moment – pour certains nettoyages, ils sont interdits au cabinet. Ne donnez aucune raison à l’inspecteur d’inscrire leur présence dans son rapport, et de faire sauter les points associés aux questions sur le nettoyage des surfaces ou le séchage des dispositifs médicaux.
Passer l’éponge pour dépoussiérer le dessus d’un placard en salle de sté la veille de l’inspection vous portera plus préjudice que ce que le nettoyage vous aura rapporté si vous laissez trainer ladite éponge.


Les produits périmés
Faites la chasse aux produits périmés du cabinet.
Il s’avère assez facile d’oublier un flacon d’antiseptique ou de bain de bouche dans un placard, car bon nombre de rapports d’inspection en font état.
Outre la date de péremption, ces produits peuvent avoir une date limite d’utilisation après ouverture. Sachez donc quand vous les avez ouverts. Dans le doute, jetez-les. Vous ne voulez pas que l’inspecteur tombe dessus.
Pensez aussi à les conserver à l’abri de la lumière et de la chaleur.
Les documents éparpillés
Sachez où vous avez rangé toute la documentation concernant votre autoclave : cahier d’entretien, contrat de maintenance, fréquence des contrôles, interventions, historique d’évènements, etc. Cela vous évitera de courir après le jour de l’inspection, car vous devrez très certainement la présenter, au-delà de votre simple affirmation que tout est en règle à son égard.
Idem pour tout ce qui concerne les DASRI : contrats, bordereaux d’enlèvement, etc.


L’entreposage inadapté des DASRI et OPCT
Certains rapports d’inspection ont mis en évidence, ces dernières années, des cas d’entreposages très peu méthodiques des DASRI et/ou OPCT, ailleurs que dans un local technique adapté : toilettes du personnel, vestiaires, caves…
L’entassement des containers dans un endroit non prévu à cet effet est mauvais signe. En effet, l’inspecteur pourra suspecter un défaut de régularité dans leur enlèvement, et identifier un risque de contamination accidentelle selon l’endroit (toilettes du personnel par exemple).
Un entreposage clair, délimité, dans un endroit spécifique, loin du passage comme sur la photo ci-contre, est donc recommandé.
La dalle LED / plafonnier en salle de soins
Cet équipement ne fait pas partie à proprement parler du référentiel de bonnes pratiques, pourtant, il est systématiquement inscrit en défaut dans les rapports d’inspection, tandis que nos fournisseurs continuent de nous en vendre.
Un plafonnier suspendu au-dessus du fauteuil en salle de soins sera très souvent qualifié, au moment de l’inspection, de « piste d’atterrissage pour les insectes et la poussière ».
Si des alternatives existent, mais que vous n’avez pas l’occasion d’opter pour d’ici l’inspection, au moins vous êtes prévenu que c’est une chose sur laquelle on vous fera des reproches.
Même remarque pour les appliques murales ! Privilégiez une forme simple qui accumule le moins de poussière possible.


L’achat sur catalogue de produits non normés
Faites-vous vraiment attention à ce que vous achetez ? Tout fournisseur ne propose pas forcément des produits aux normes, même s’il s’en défendra.
- Pour vos lunettes de protection, cherchez les normes NF EN 166, NF EN 167 et NF EN 168.
- Pour vos masques, cherchez le label certifiant qu’ils sont bien de type IIR.
- Pour vos gants, cherchez le marquage CE et le macaron d’usage unique inscris sur la boite.
- Pour les produits détergents-désinfectants, ayez recours à la liste positive des produits désinfectants dentaires (document gratuit auprès de l’URPS).
Pensez à vérifier lors de votre prochaine commande, car acheter aux normes ne coûte pas forcément plus cher !
Conseils divers pour le jour de l’inspection

Ne croyez pas que vous pouvez éluder les questions de l’inspecteur, ni que celui-ci se contentera du caractère déclaratif de vos réponses. Par exemple, pour savoir si vos frictions hydroalcooliques sont systématiques, on ne vous posera pas la question telle quelle… On vous demandera plutôt combien de litres vous consommez par mois.
Le référentiel d’évaluation des cabinets dentaires n’est pas parfait. De nombreuses recommandations mettent d’ailleurs la barre très haut. Ne paniquez pas au constat que l’inspecteur rapporte de très nombreuses inconformités ! La plupart de vos confrères et consœurs ne s’en tireraient pas mieux que vous. Sur certains éléments, comme la purge de l’eau de l’unit avant chaque patient ou le port des lunettes de protection, le taux de conformité à l’échelle de la profession dépasse rarement les 30%. Pour les bains de bouche avant tout soin, le taux de conformité tourne autour de 50%.
N’hésitez pas à expliquer certaines situations à l’inspecteur, qui ne connait pas forcément toutes les subtilités de votre exercice ou de vos habitudes. S’il observe une lame de bistouri a usage unique abandonnée dans un tiroir, mais qu’elle ne vous sert qu’à découper le matériau d’empreinte, dites-le avant que ne s’installe le moindre doute.
Soyez curieux sur les non-conformités de votre pratique. Au-delà d’une mission de contrôle et de sanction, une inspection doit avoir une visée pédagogique : demandez à l’inspecteur comment faire pour corriger tel et tel point. Au-delà de montrer que vous êtes disposé à progresser, c’est aussi une façon pour vous de vérifier qu’il existe bien une solution, et qu’elle est réaliste. Par la suite, faites-vous aider par l’URPS ou votre Conseil départemental de l’Ordre. Le choix de tel ou tel instrument ou automate à l’égard du risque infectieux n’est pas toujours évident.

